Da cosa dipende il successo di un impianto dentale? La sostituzione di un dente mancante è il primo elemento da considerare, ma c’è di più: si tratta di un processo biologico preciso, l’osteointegrazione.
Ciò che garantisce stabilità nel tempo, infatti, non è l’impianto in sé, ma la capacità dell’osso di integrarsi in modo stabile e duraturo con la superficie implantare. Senza questo legame biologico, nessuna riabilitazione potrebbe sostenere correttamente le forze masticatorie.
Cos’è l’osteointegrazione?
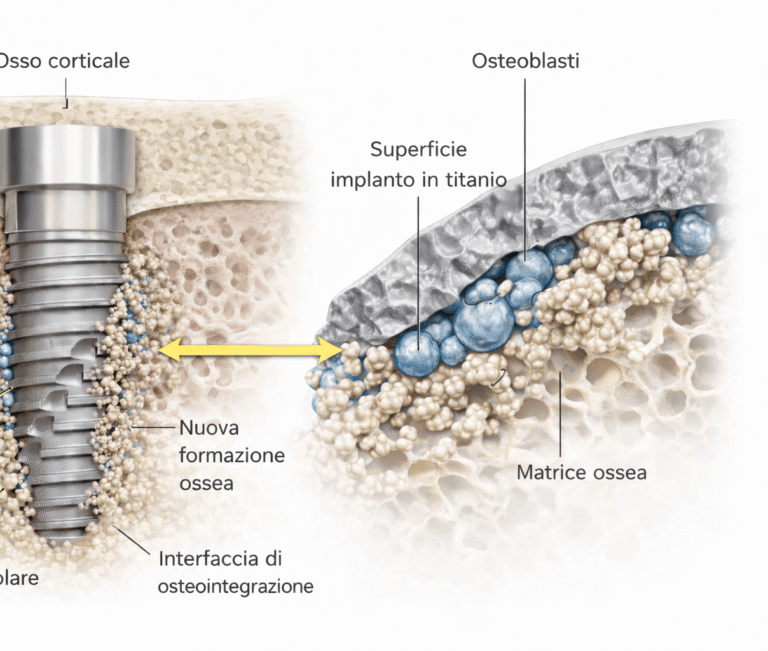
L’osteointegrazione è il processo attraverso cui l’osso si integra direttamente con la superficie dell’impianto dentale, creando un contatto stabile e continuo.
Dopo l’inserimento chirurgico, l’organismo attiva una risposta biologica che porta alla formazione di nuovo tessuto osseo attorno all’impianto. Se questo processo avviene correttamente, l’impianto diventa parte integrante dell’osso mascellare o mandibolare, acquisendo la stabilità necessaria per sostenere una protesi.
La qualità dell’osso, la precisione chirurgica, la stabilità primaria dell’impianto e le condizioni generali del paziente sono tutti elementi che possono influenzare il successo dell’osteointegrazione.
Differenze tra osteointegrazione e biointegrazione
L’osteointegrazione riguarda esclusivamente il rapporto tra osso e impianto. Indica la formazione di un contatto diretto, stabile e funzionale tra il tessuto osseo e la superficie implantare. È questo legame che permette all’impianto di sopportare le forze masticatorie nel tempo.
La biointegrazione è un concetto più ampio. Si riferisce alla compatibilità biologica complessiva di un materiale con i tessuti dell’organismo. Include quindi non solo l’osso, ma anche la risposta dei tessuti molli, l’assenza di reazioni infiammatorie anomale e la stabilità biologica nel tempo.
In implantologia dentale, la biointegrazione è una condizione necessaria, ma non sufficiente. Un materiale può essere biocompatibile senza garantire una vera osteointegrazione. Per il successo implantare è indispensabile che si realizzi il legame diretto tra osso e impianto, non solo una semplice tolleranza biologica.
Perché l’osteointegrazione è fondamentale negli impianti dentali?
Un impianto dentale deve sostituire la radice di un dente naturale. Per svolgere questa funzione deve essere stabile, capace di trasmettere le forze masticatorie all’osso e resistere nel tempo senza mobilità.
Questa stabilità non dipende solo dalla precisione dell’inserimento chirurgico, ma dalla capacità dell’osso di integrarsi con la superficie implantare. Senza osteointegrazione l’impianto rimarrebbe un corpo estraneo meccanicamente inserito, ma non biologicamente stabilizzato.
Quando l’osteointegrazione avviene correttamente, l’impianto diventa parte integrante della struttura ossea, offrendo un punto di ancoraggio stabile per una corona, un ponte o una riabilitazione più estesa.
Se invece il processo di integrazione è incompleto o compromesso, l’impianto può perdere stabilità e non essere in grado di sostenere il carico funzionale.
Per questo motivo, ogni fase del trattamento è orientata a favorire condizioni ottimali per l’osteointegrazione.
Come funziona l’osteointegrazione: le fasi biologiche
L’osteointegrazione non è un evento immediato, ma un processo biologico che si sviluppa nelle settimane e nei mesi successivi all’inserimento dell’impianto.
Dopo la chirurgia, l’organismo attiva una risposta di guarigione simile a quella che avviene in caso di frattura ossea. Si forma inizialmente un coagulo attorno all’impianto, che rappresenta la base per le fasi successive di riparazione.
Nei giorni successivi, le cellule coinvolte nella rigenerazione ossea iniziano a colonizzare la superficie implantare. Progressivamente si deposita nuovo tessuto osseo che va a contatto diretto con il titanio.
Con il passare delle settimane, questo tessuto si rimodella e si organizza in modo più compatto e strutturato, aumentando la stabilità dell’impianto. È in questa fase che si consolida il legame tra osso e superficie implantare.
La velocità e la qualità di questo processo dipendono da diversi fattori: densità ossea, stabilità primaria ottenuta durante l’intervento, condizioni sistemiche del paziente e rispetto delle indicazioni post-operatorie.
Dalla chirurgia all’integrazione: cosa succede all’osso
Nel momento in cui l’impianto viene inserito, l’osso subisce un trauma chirurgico controllato. Questo evento attiva immediatamente una risposta infiammatoria fisiologica, necessaria per avviare il processo di guarigione.
Nelle prime ore si forma un coagulo di sangue nello spazio microscopico tra osso e superficie implantare. Questo coagulo non è un semplice riempimento, ma una matrice biologica ricca di cellule e fattori di crescita che guidano la rigenerazione.
Nei giorni successivi ,il coagulo viene progressivamente sostituito da tessuto di granulazione e poi da osso neoformato. Le cellule osteoblastiche iniziano a depositare nuova matrice ossea direttamente a contatto con la superficie dell’impianto.
In questa fase iniziale la stabilità dell’impianto è soprattutto meccanica (stabilità primaria). Con il passare delle settimane, quando il nuovo osso matura e si organizza, la stabilità diventa biologica (stabilità secondaria).
È proprio la transizione tra queste due fasi che rappresenta il momento più delicato del processo: un carico eccessivo o condizioni biologiche sfavorevoli possono interferire con la maturazione dell’osso e compromettere l’integrazione.
Da cosa dipende il successo di un impianto dentale? La sostituzione di un dente mancante è il primo elemento da considerare, ma c’è di più: si tratta di un processo biologico preciso, l’osteointegrazione.
Ciò che garantisce stabilità nel tempo, infatti, non è l’impianto in sé, ma la capacità dell’osso di integrarsi in modo stabile e duraturo con la superficie implantare. Senza questo legame biologico, nessuna riabilitazione potrebbe sostenere correttamente le forze masticatorie.
Il ruolo del titanio e dei materiali biocompatibili
Il materiale dell’impianto ha un ruolo determinante nel processo di osteointegrazione. Il titanio è utilizzato da decenni in implantologia perché è altamente biocompatibile, resistente alla corrosione e capace di instaurare un legame diretto con il tessuto osseo.
Quando l’impianto viene inserito, la superficie in titanio non viene “tollerata” passivamente dall’organismo: viene colonizzata dalle cellule ossee che iniziano a depositare matrice direttamente a contatto con essa. Questo è possibile grazie alle caratteristiche chimiche e strutturali del materiale.
Negli anni, le superfici implantari sono state modificate per migliorare la risposta biologica. Micro- e macro-rugosità controllate aumentano l’area di contatto tra osso e impianto e favoriscono l’adesione cellulare nelle prime fasi di guarigione.
Esistono anche impianti in zirconia o con trattamenti superficiali specifici, ma il principio rimane lo stesso: il materiale deve essere stabile, non tossico e capace di favorire la formazione di nuovo osso a contatto diretto.
La qualità della superficie implantare non sostituisce una corretta pianificazione chirurgica, ma contribuisce a creare condizioni favorevoli per un’integrazione più rapida e prevedibile.
Tempi di guarigione e fattori che influenzano il successo
In condizioni favorevoli, il processo di integrazione biologica richiede generalmente alcune settimane, ma la maturazione completa dell’osso intorno all’impianto può proseguire per diversi mesi.
La velocità dipende principalmente da:
- qualità e densità dell’osso (l’osso mandibolare, ad esempio, è spesso più compatto rispetto a quello mascellare)
- stabilità primaria ottenuta durante l’inserimento
- assenza di micromovimenti eccessivi nelle prime fasi
- condizioni generali del paziente (fumo, diabete non controllato, terapie farmacologiche)
- corretta gestione del carico masticatorio
Quando tutte le condizioni sono favorevoli, l’osteointegrazione porta a una stabilità solida e duratura. Quando invece uno o più fattori interferiscono con la guarigione, esiste purtroppo il rischio di mancata integrazione.
Impianti dentali osteointegrati: tipologie e applicazioni cliniche
Un impianto osteointegrato può essere utilizzato in diverse situazioni cliniche, dalla sostituzione di un singolo dente fino alla riabilitazione completa di un’arcata.
Nel caso di edentulia singola, l’impianto sostiene una corona protesica, evitando di coinvolgere i denti adiacenti. È una soluzione conservativa, indicata quando l’osso disponibile è sufficiente e le condizioni gengivali sono stabili.
Nelle edentulie parziali, più impianti possono supportare un ponte fisso, distribuendo correttamente i carichi masticatori. La pianificazione diventa fondamentale per garantire equilibrio funzionale e durata nel tempo.
Nei casi di edentulia totale, gli impianti osteointegrati permettono di realizzare riabilitazioni fisse complete oppure di stabilizzare protesi rimovibili instabili. In presenza di atrofia ossea possono essere necessarie tecniche ricostruttive o soluzioni implantari avanzate prima di procedere.
La scelta della tipologia implantare non dipende solo dal numero di denti mancanti, ma dalla qualità dell’osso, dallo spazio protesico disponibile e dall’obiettivo riabilitativo finale.
Impianti a carico immediato vs. differito: pro e contro
Il carico dell’impianto può avvenire con tempistiche diverse, in base alle condizioni cliniche e alla stabilità ottenuta durante l’intervento.
Nel carico immediato, la protesi provvisoria viene applicata nelle ore o nei giorni successivi all’inserimento dell’impianto. Questa opzione è possibile solo quando si raggiunge una stabilità primaria adeguata e quando la qualità dell’osso lo consente. Il vantaggio principale è la riduzione dei tempi complessivi di trattamento e il mantenimento immediato dell’estetica e della funzione. Di contro, richiede una selezione accurata del caso e un controllo rigoroso dei carichi nelle prime settimane.
Nel carico differito, si attende il completamento del processo di osteointegrazione prima di applicare la protesi definitiva. Questo approccio è indicato quando la stabilità iniziale non è ottimale o quando l’osso presenta caratteristiche che rendono prudente attendere la maturazione biologica. I tempi sono più lunghi, ma il rischio di interferire con la fase di integrazione si riduce.
Quando è indicato l’impianto osteointegrato?
L’impianto osteointegrato è indicato quando esistono le condizioni biologiche e strutturali per ottenere un’integrazione stabile tra osso e superficie implantare.
È una soluzione appropriata nei casi di perdita di uno o più denti, a condizione che siano presenti:
- un volume osseo sufficiente oppure la possibilità di ricostruirlo
- assenza di infezioni attive non trattate
- condizioni gengivali compatibili con una buona stabilità nel tempo
- controllo di eventuali patologie sistemiche
Non è tanto il numero di denti mancanti a determinare l’indicazione, quanto la qualità del sito implantare. Anche in presenza di atrofia ossea, infatti, l’impianto può essere indicato se prima si ricreano le condizioni adeguate tramite tecniche ricostruttive.
La valutazione del professionista considera il progetto protesico finale: posizione dell’impianto, distribuzione dei carichi e spazio disponibile sono elementi determinanti per il successo a lungo termine.
Panoramica su altre soluzioni
In alcuni pazienti, non è possibile procedere immediatamente con un impianto osteointegrato.
In presenza di grave atrofia ossea, per esempio, può essere necessario ricostruire il volume osseo prima di poter inserire un impianto tradizionale. In altri casi si valutano soluzioni implantari avanzate, come impianti zigomatici.
È importante chiarire che non esiste una “sostituzione” dell’osteointegrazione in senso biologico: se si sceglie un impianto, il processo di integrazione ossea rimane indispensabile. Le alternative riguardano piuttosto il tipo di riabilitazione adottata o le tecniche utilizzate per rendere possibile l’inserimento implantare.
La decisione dipende sempre da una valutazione clinica approfondita, che tenga conto dell’anatomia, dello stato di salute generale e degli obiettivi funzionali del paziente.
Vantaggi, benefici e limiti della osteointegrazione
L’osteointegrazione ha reso possibile l’implantologia moderna, permettendo di ottenere riabilitazioni stabili e funzionali anche a lungo termine. Quando il processo avviene correttamente, l’impianto diventa un supporto affidabile per la protesi, con una distribuzione fisiologica delle forze masticatorie.
Tra i principali vantaggi vi è la stabilità strutturale, che consente di ripristinare funzione ed estetica senza coinvolgere i denti adiacenti. Inoltre, la trasmissione dei carichi all’osso contribuisce a limitarne il riassorbimento nel tempo.
Durata nel tempo e percentuali di successo
Quando l’osteointegrazione avviene in condizioni corrette, gli impianti dentali possono mantenere stabilità e funzionalità per molti anni. La letteratura scientifica riporta percentuali di successo elevate, soprattutto nei pazienti non fumatori, con buona qualità ossea e corretta igiene orale.
È importante distinguere tra successo implantare e semplice sopravvivenza dell’impianto. Un impianto può essere ancora presente in bocca, ma non necessariamente in condizioni ottimali dal punto di vista biologico o funzionale. Il successo implica assenza di mobilità, assenza di infezione, mantenimento del livello osseo e funzione stabile nel tempo.
La durata dipende da diversi fattori:
- qualità e quantità dell’osso al momento dell’inserimento
- corretto posizionamento tridimensionale
- equilibrio dei carichi protesici
- controlli periodici e mantenimento professionale
L’osteointegrazione rappresenta il presupposto iniziale, ma la stabilità a lungo termine è il risultato di una gestione continua e di una corretta pianificazione fin dall’inizio.
Fattori che favoriscono o ostacolano l’osteointegrazione
L’osteointegrazione dipende dall’equilibrio tra fattori locali, chirurgici e sistemici. Quando queste condizioni sono favorevoli, il processo avviene in modo prevedibile. Quando invece uno o più elementi interferiscono con la guarigione ossea, il rischio di insuccesso aumenta.
Tra i fattori che favoriscono l’integrazione troviamo:
- buona qualità e densità ossea
- stabilità primaria adeguata al momento dell’inserimento
- assenza di micromovimenti eccessivi nella fase iniziale
- corretta pianificazione tridimensionale
- controllo dell’igiene orale
Al contrario, possono ostacolare l’osteointegrazione:
- fumo
- diabete non compensato
- infezioni locali non trattate
- sovraccarico precoce dell’impianto
- scarsa stabilità iniziale
- condizioni parodontali non controllate
Naturalmente, anche l’esperienza chirurgica e la corretta gestione dei tessuti molli hanno un ruolo rilevante: per questo motivo, affidarsi a professionisti specializzati e a strutture come Clinica Tarabini, che eseguono da anni un gran numero di interventi implantologici, offre maggiori garanzie di successo.
Complicanze possibili: mucosite, perimplantite, mancata osteointegrazione e come gestirle
Nonostante le elevate percentuali di successo, l’osteointegrazione può essere compromessa da complicanze biologiche che devono essere riconosciute e trattate tempestivamente.
La mucosite peri-implantare è un’infiammazione dei tessuti molli attorno all’impianto. È una condizione reversibile se intercettata precocemente e trattata con igiene professionale e controllo dell’infiammazione.
La perimplantite rappresenta una fase più avanzata: oltre ai tessuti molli, coinvolge anche l’osso di supporto, con perdita progressiva del livello osseo attorno all’impianto. Se non trattata, può compromettere la stabilità implantare. La gestione può includere decontaminazione meccanica, terapia chirurgica e, nei casi più gravi, la rimozione dell’impianto.
Il termine “rigetto”, spesso utilizzato dai pazienti, non è corretto in senso immunologico. Gli impianti in titanio non vengono rigettati come avviene nei trapianti d’organo. Quando un impianto non si integra, si parla piuttosto di mancata osteointegrazione, legata a fattori biologici o meccanici che hanno interferito con il processo di guarigione.

Ritrova il sorriso con una valutazione implantologica del Dott. Tarabini
L’osteointegrazione è un processo biologico complesso, ma prevedibile quando viene pianificato correttamente. La stabilità di un impianto non dipende solo dal materiale utilizzato, ma dall’insieme di fattori anatomici, chirurgici e protesici che devono essere valutati prima dell’intervento.
Una visita implantologica permette di analizzare la quantità e la qualità dell’osso disponibile, lo stato dei tessuti gengivali e l’equilibrio funzionale dell’arcata. Attraverso esami diagnostici tridimensionali è possibile pianificare il posizionamento dell’impianto in modo preciso, riducendo margini di incertezza.
Uno specialista come il dott. Luciano Tarabini, che interviene da molti anni su pazienti con atrofia ossea o precedenti problematiche implantari, può aiutarti a chiarire eventuali dubbi sul tuo caso specifico, attraverso una valutazione che consente di definire il percorso più appropriato in base alla tua situazione clinica.